Prevenção não é sinônimo de camisinha

Crédito: iStock
Não é preciso estudar muito para perceber que a camisinha, como estratégia isolada de prevenção, não é capaz de controlar a epidemia de nenhuma Infecção Sexualmente Transmissível (IST). A história do HIV no Brasil nos mostrou isso.
Nas décadas de 80 e 90, as campanhas de prevenção utilizadas até conseguiram fazer com que uma fração considerável da população passasse a usar o preservativo em suas práticas sexuais, mas, mesmo assim, o número de novos casos registrados de pessoas vivendo com HIV e Aids naquela época continuava crescendo a cada ano no Brasil.
O que de fato fez o crescimento da epidemia brasileira de HIV começar a desacelerar foi a chegada ao SUS do tratamento antirretroviral para os soropositivos, no final de 1996. Com ele era possível manter a contagem de vírus zerada no sangue de um indivíduo, tornando-o um não-transmissor do HIV.
Em 1996 as pessoas não começaram a usar a camisinha. Nesse ano, enfim começamos a entender que é preciso combinar diferentes estratégias ao seu uso, se pretendemos controlar a disseminação de uma IST. Afinal, a camisinha é excelente para evitar ISTs, mas só protege quem a usa de maneira correta e constante. E não são, nem nunca serão, todos os capazes disso.
De lá para cá, não deixamos em nenhum momento de recomendar o uso do preservativo e continuamos distribuindo todos os anos uma quantidade cada vez maior deles gratuitamente no nosso sistema público de saúde. Só em 2017 foram cerca de 500 milhões, entre preservativos masculinos e femininos. Mas, paralelamente, novas estratégias começaram a ser desenvolvidas.
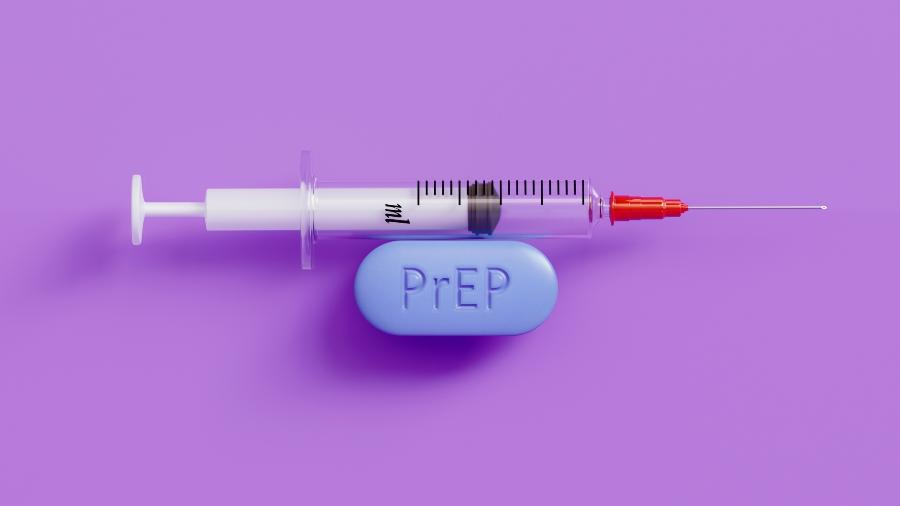
As primeiras soluções adicionais de prevenção que surgiram foram as para o HIV. Descobrimos, por exemplo, que dando medicamentos antirretrovirais para a pessoa que não vive com HIV é possível mantê-la livre do vírus. Mesmo quando o preservativo é usado de maneira inconstante. Mas esses medicamentos precisam ser tomados de maneira correta para que haja proteção. Dessa maneira, os maus aderentes à camisinha, porém bons tomadores de comprimidos, passaram a ter disponível uma nova maneira de evitar a infecção pelo HIV.
O uso contínuo desses medicamentos preventivos é chamado de PrEP (Profilaxia Pré Exposição), enquanto o uso emergencial, iniciado logo após uma relação sexual sem preservativo e tomado por um período de 1 mês, é chamado de PEP (Profilaxia Pós Exposição). Essas duas profilaxias são recomendadas pela Organização Mundial da Saúde como estratégias eficazes e seguras para prevenção do HIV, e já estão disponíveis no SUS.
Além da prevenção medicamentosa, aprendemos também que quando um homem cis realiza a cirurgia de retirada do seu prepúcio, devido a uma alteração na pele do pênis e na sua flora bacteriana, ocorre uma redução de cerca de 60% na chance de aquisição do HIV em práticas sexuais vaginais e anais como ativo.
Mais recentemente, estratégias adicionais de prevenção contra ISTs bacterianas – Sífilis, Gonorreia e Clamídia – têm sido também pesquisadas. Um exemplo disso é o estudo australiano publicado na revista Sexually Transmitted Infections em 2017, que demonstrou que um único gargarejo de 1 minuto com o antisséptico bucal Listerine entre homens que tinham exame de cultura positivo na garganta para o agente causador da gonorreia, era capaz, em 80% dos casos, de negativar esse exame.
Já discutimos aqui que a transmissão do gonococo pelo sexo oral representa parte importante da circulação mundial dessa IST, principalmente pelo fato de haver muitos portadores da bactéria que não apresentam nenhum sintoma. Nesse contexto, uma maneira simples e acessível como um gargarejo para se eliminar a bactéria da boca das pessoas chega numa boa hora.
No caso da gonorreia, em especial, mais estratégias de controle da transmissão são necessárias, uma vez que o número de casos de cepas resistentes aos antibióticos utilizados atualmente no seu tratamento vem aumentando nos últimos anos.
Assim, encontra-se em andamento um novo ensaio clínico, conduzido pela mesma equipe de pesquisadores da Austrália, que pretende avaliar se o gargarejo diário com Listerine é capaz de reduzir a prevalência de indivíduos portadores assintomáticos do gonococo em garganta.
Assim como esses exemplos existem muitos outros.
Enquanto os resultados não são publicados, devemos desde já ir nos acostumando com a ideia de que a camisinha não é nem deve ser a única estratégia de prevenção disponível e eficaz contra ISTs. E que insistir nela como suficiente foi o erro que cometemos nos últimos 36 anos.












ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.